Глобальное бремя инсульта: рост продолжается. Что делаем не так?
Ученые регулярно собирают и анализируют данные об инсульте, чтобы отслеживать тенденции и оценивать эффективность принимаемых мер по борьбе с этим распространенным недугом. Недавно были опубликованы результаты очередного глобального анализа данных, собранных за последние 30 лет (в период с 1990 по 2019 г.) и охватывающих 204 страны и территории.
Базовые определения инсульта
Напомним, что, согласно клиническим критериям ВОЗ, инсультом называют быстро прогрессирующие внешние признаки нарушения мозговой функции, сохраняющиеся более 24 часов либо приводящие за это время к смерти. В классификации инсультов принято выделять:
- Ишемический инсульт, когда клетки головного мозга, спинного мозга или сетчатки глаза гибнут из-за закупорки сосудов;
- Геморрагический инсульт, внутримозговое кровоизлияние, когда разрыв сосуда приводит с очаговому скоплениею крови в головном мозге;
- Субарахноидальное кровоизлияние, когда кровь после нарушения целостности сосуда попадает не в сам мозг, а в полость между его оболочками.
Общее бремя и факторы риска развития инсульта
В 2019 году в мире зафиксировано более 12 млн новых случаев болезни, при этом умерло от этого заболевания за год более 6,5 млн. Общее число людей, переживших инсульт составило 101 млн.
В глобальном масштабе инсульт остается второй ведущей причиной смерти (11,6% от общего числа смертей), уступая лишь ишемической болезни сердца (16,2%).
При расчете совокупного показателя смертности и инвалидизации инсульт является третьей ведущей причиной (5,7% от общего числа лет, прожитых с инвалидностью), уступая неонатальным нарушениям (проблемам, возникающим в первый месяц жизни ребенка, – 7,3%) и ишемической болезни сердца (7,2%).
Бремя инсульта и факторы риска развития инсульта в значительной степени зависит от экономического благополучия стран. В группе стран с низким уровнем доходов высокие риски смертности (в 3,6 раза) и инвалиидзации(в 3,7 раза) выше, чем в странах с большим уровнем доходов (согласно определению Всемирного банка).
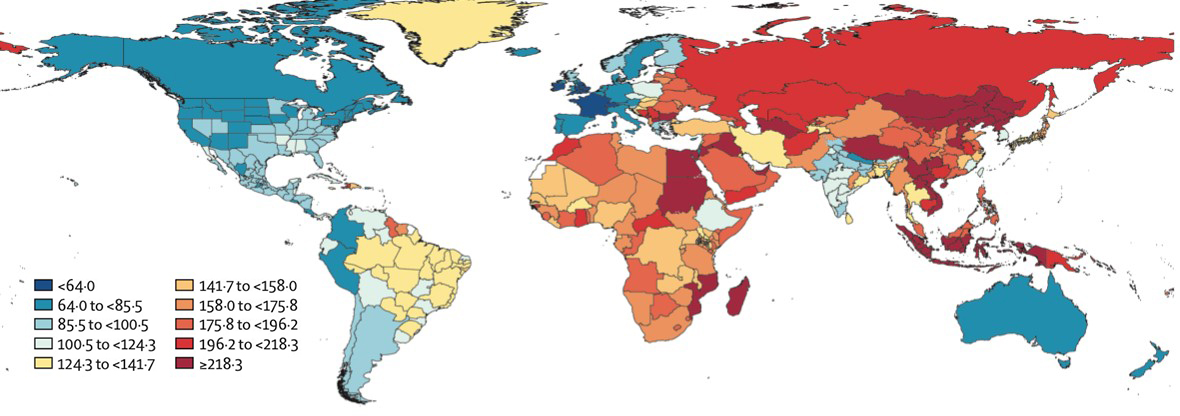
Наблюдались существенные различия между странами и в показателях заболеваемости (см. иллюстрацию).
Показатели рисков инсульта (число новых случаев за год на 100 000 человек)
К сожалению, Россия пока остается в группе лидеров как по рискам инсульта (в 2019 г было зарегистрировано 446 тыс. новых случаев), так и по его развитию и распространенности – около 3 млн человек. В 2019 г. умерли почти 330 тыс. человек.
Если оценивать общемировую динамику, то с 1990 по 2019 год абсолютное количество новых инсультов во всем мире увеличилось на 70,0%, распространенность поражений мозга — на 85,0%, смертность от патологии — на 43,0%, а число лет, прожитых с инвалидностью после пережитой катастрофы, — на 32,0%. Однако представленные цифры необходимо интерпретировать с учетом общего роста населения планеты и тенденции к его старению. Поэтому, хотя все абсолютные числа увеличились, при стандартизации по возрасту показатели демонстрируют снижение за рассмотренный период: заболеваемость снизилась на 17,0%; распространенность — на 6,0%; смертность — на 36,0%; число лет, прожитых с инвалидностью — на 36,0%. Впрочем, есть и выраженная негативная тенденция: среди людей моложе 70 лет распространенность и заболеваемость инсультом существенно выросли — на 22,0% и на 15,0% соответственно. Инсульт молодеет.
Бремя инсульта с учетом патологических видов
В 2019 г. на ишемический инсульт пришлось 62,4% всех новых случаев (7,6 млн), внутримозговые кровоизлияния составили 27,9% (3,4 млн), а субарахноидальные — 9,7% (1,2 млн).
Распространенность ишемического инсульта в основном приходится на возраст 55 лет и старше. Это связано с тем что причиной ишемического инсульта как правило становится характерный для пожилого возраста тромбоз, проводящий и закупорке сосудов мозга. Коме того разрывы сосудов, которые чаще случаются в более молодом возрасте, заканчиваются гибелью пациента – люди этой группы просто не доживают до 55 лет.
Таблица 1. Абсолютные и стандартизированные по возрасту глобальные данные по инсульту в 2019 г. и по сравнению с 1990 г.
Также отмечается, что доля внутримозговых кровоизлияний почти в два раза ниже в странах с большим уровнем дохода по сравнению с остальными странами (15,8% против 29,5%), что можно объяснить более эффективным контролем артериального давления.
Потенциально изменяемое бремя инвалидизации после инсульта
Потенциально изменяемое бремя инвалидизации после инсульта
Эксперты подчеркивают, что 87,0% от общего числа случаев, отображаемых в коэффициенте инвалидизации после поражения сосудов мозга (как ишемические, так и геморрагические патологии), связаны с модифицируемыми факторами риска, а это значит, что их можно было избежать. Первое, на что они обращают внимание, — ростинвалидизации наиболее вероятен в странах с низкими доходами, а в странах с высокими доходами он снизился даже в абсолютных цифрах, несмотря на рост числа пожилых людей.
С 1990 по 2019 год из всех факторов риска наиболее сильный рост продемонстрировал увеличенный индекс массы тела (ИМТ), его доля в списке из 18 изученных факторов выросла с 15,4% до 24,3%.
Другими словами, если бы завышенный ИМТ (а проще говоря, ожирение) был снижен до теоретически приемлемого уровня, то число инсультов во всем мире в 2019 г. по сравнению с 1990 г. уменьшилось бы почти на четверть!
Впрочем, самой распространенной причиной остается развитие повышенного систолического артериального давления (55,5%). Среди других сильных предикторов — увеличенный уровень глюкозы в плазме натощак (20,2%). К факторам, влияние которых за последние 30 лет снизилось, ученые относят загрязнение атмосферы твердыми частицами (снижение на 38,2%) и риски инсульта, связанные с нездоровым питанием (снижение на 6,1%).
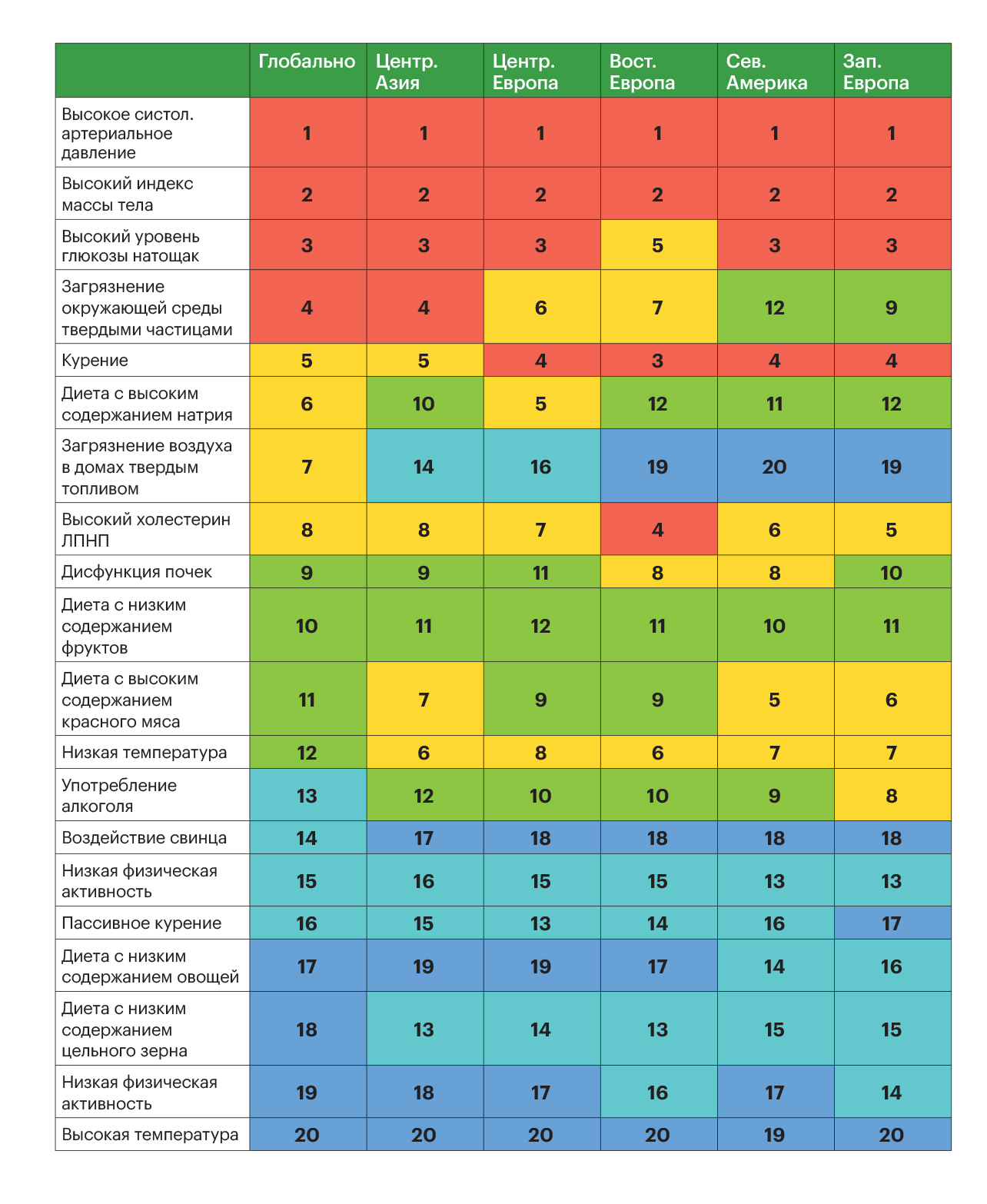
Таблица 2. Оценки влияния 20 факторов риска развития инсульта глобально и в отдельных регионах мира в 2019 г. (1 — самое сильное влияние, 20 — самое слабое влияние)
К каким заключениям приходят эксперты
Итак, в 2019 г. инсульт оставался второй ведущей причиной смерти и третьей ведущей причиной по совокупному показателю смертности и инвалидизации. В абсолютных цифрах бремя развития инсультапродолжало увеличиваться. Главным образом (86,0% смертей и 89,0% инвалидизаций) оно приходилось на страны с низкими доходами и доходами ниже среднего. В них рост отмечается даже в показателях, стандартизованных по возрасту. Это может быть связано с более низким качеством медицинской помощи при инсульте, более низкой осведомленностью об инсульте инфаркте и других сосудистых патологиях, и более сильным влиянием некоторых источников риска (например, курение, неправильное питание, диабет, гипертония, сердечно-сосудистые заболевания, уровень холестерина, ожирение) как на ишемический инсульт, так и на внутримозговые кровоизлияния.
При анализе результатов исследования выявлены три вызывающих беспокойство тенденции.
Во-первых, наибольшая доля глобального бремени инсульта (вместе с инфарктом)по-прежнему приходится на страны с низким и средним доходом, что требует поиска новых решений именно для этой части мира.
Во-вторых, темпы глобального снижения показателей заболеваемости инсультом, а также связанных с ним смертности и инвалидности, сильно замедлились за последнее десятилетие (2010-19 гг.) по сравнению с предыдущим периодом (2000-09 гг.), а глобальная распространенность болезни не только не снизилась, но даже увеличилась. Это происходит потому, что растут заболеваемость и распространенность среди людей моложе 70 лет, и в период с 2010 по 2019 год этот рост заметно ускорился. Тенденция к повышению заболеваемости у людей среднего возраста стала наблюдаться в США, в странах Европы, в Бразилии и в Китае.
В-третьих, большинство стран не достигли достаточного снижения показателей заболеваемости, чтобы компенсировать демографический рост и тенденцию к старению населения планеты, что привело к общему увеличению бремени инсульта в мире. Если для прогноза на будущее использовать линейную зависимость в анализе динамики последних лет, то
при сохранении нынешних тенденций к 2050 году число новых случаев инсульта ежегодно будет составлять 25 млн, число связанных с инсультом смертей — 13 млн, а общая распространенность превысит 200 млн.
Исследование в очередной раз подтвердило существенное влияние на распространение инсульта модифицируемых предикторов риска. Анализ указывает на усиление роли некоторых метаболических факторов риска в 2019 г. по сравнению с 1990 г. (например, увеличился вклад повышенного ИМТ и уровня глюкозы в плазме натощак). При этом в риске возникновения инсульта снижается вклад определенных экологических, профессиональных и поведенческих причин (например, загрязнения воздуха в домашних условиях твердым топливом и диеты с низким содержанием овощей). Такое смещение в сторону метаболических факторов может свидетельствовать об определенных изменениях в условиях жизни значительной доли мирового населения. Поэтому, возможно, руководства по снижению вероятности инсульта нуждаются в соответствующем обновлении, которое бы отражало отмеченную тенденцию.
Интересно, что появились первые глобальные данные о влиянии температуры окружающей среды на риск возникновения и развития патологии. Отдельные наблюдения проводились и прежде, но это исследование стало первым продемонстрировавшим значительный глобальный эффект неоптимальной температуры (в первую очередь низкой температуры) на бремя инсульта. Авторы исследования считают, что в зависимости от страны и типа поражений мозга должны быть разработаны и реализованы стратегии снижения бремени инсульта в различных географических регионах с учетом температурного режима, что, конечно же, не в последнюю очередь относится и к северным регионам России.
Что рекомендуют ученые
Бремя инсульта продолжает увеличиваться. Вместе с этим отмечается стагнация или даже увеличение показателей смертности от сердечно-сосудистых заболеваний в некоторых странах, что позволяет, по мнению экспертов, говорить о недостаточной эффективности существующих стратегий при риске развития болезни и мер первичной профилактики. Кстати, это вопрос не только социальный, но и экономический: как показывают расчеты, затраты на профилактику инсульта, инфаркта и других сердечно-сосудистых заболеваний, окупаются более чем десятикратно.
Ученые советуют обратить особое внимание на метаболические факторы развития заболевания (например, диабет и избыточную массу тела), влияние которых за последние годы выросло.
Хотя программы профилактики составляются для охвата всего населения, не следует упускать из виду важность мер первичной профилактики на индивидуальном уровне. Например, Всемирная организация по инсульту рекомендует всем взрослым знать свой индивидуальный риск инсульта, свои персональные факторы риска и способы контроля этих факторов риска с помощью проверенного, одобренного на международном уровне и бесплатного приложения StrokeRiskometer, которое в настоящее время доступно на 19 языках, включая русский (доступно в AppStore и GooglePlay).
В дополнение к усилиям по первичной профилактике инсульта необходимы адекватное современное лечение в острой фазе, качественная реабилитация и соответствующие меры вторичной профилактики. Даже в европейских странах только 7,3% из всех пациентов с острым ишемическим инсультом получают внутривенный тромболизис, и только 1,9% получают эндоваскулярное лечение. Каждый третий пациент с симптомами такой патологии прекращает прием одного или нескольких препаратов для вторичной профилактики инсульта примерно через год после назначения. Разумеется, во многих странах с низким и средним уровнем доходов качество лечения еще ниже. В России, по признанию специалистов, качество реабилитации после инсульта продолжает заметно уступать качеству лечения в острой фазе.
Очевидно, что без коррекции подходов к организации борьбы с недугом снижать тяжесть его бремени с каждым годом будет всё сложнее.
Что рекомендуют врачи
Статистика смертности от инсульта напрямую зависит от поведения самих больных и их окружения, особенно в первые три часапосле появления первых симптомов поражения головных сосудов, когда помощь особенно эффективна.
Инсульт нередко застает человека врасплох, например, на улице или среди малознакомых людей. Именно от их поведения зависит благополучный исход заболевания.
Первое и самое главное для окружающих (больной в это время может потерять адекватность и надеяться на его разумные действия не следует) - сразу вызывать скорую помощь, после чего постараться обеспечить доступ к пациенту - если приступ случился на улице, это бывает нелегко из-за скопившихся вокруг людей.
Далее нужно помочь человеку занять максимально комфортное положение тела. Самое удобное – уложить на бок и приподнять голову.
Если пациент в сознании следует расспросить,когда появились первые симптомы, узнать о хронических болезнях и медпрепаратах, которые потребляет человек. Кроме того, необходимо выяснить не падал ли больной, не бился ли головой. Вся эта информация поможет врачу сэкономить время для принятия решения.
Если пациент перестал дышать, целесообразно провести сердечно-легочную реанимацию, однако делать это можно только после специальных курсов, иначе станет еще хуже.
Необходимо снять с больного тесную одежду (хотя бы расстегнуть воротник и ослабить узел галстука) и обеспечить доступ свежего воздуха, при наличии толпы вокруг это особенно актуально.
Если погода холодная, следует накрыть человека одеялом (на улице можно пожертвовать плащам или курткой - больному однозначно нужнее).
Категорически нельзя пытаться напоить или накормить заболевшего, пытаться поставить его на ноги или, хуже того, заставить самостоятельно дойти до клиники. При инсульте функции организма, в том числе и глотание, нарушаются. Человек может подавиться пищей или попросту захлебнуться водой. Координация тела также нарушена. Скорее всего пациент снова упадет, получив при этом новые травмы.
Самостоятельно доставить больного в клинику можно лишь при отсутствии возможности приезда бригады. Это опасно, но еще хуже оставить человека в безнадежном положении. В любом случае следует проконсультироваться по телефону с оператором экстренной помощи.
Лучше всего если помощь больному организуют несколько человек, распределив между собой функции. Это повысит эффективность первого «золотого» часа - своевременные меры помощи облегчат течение болезни и уберегут от смертельного исхода.
Источник: GBD 2019 Stroke Collaborators. Global, regional, and national burden of stroke and its risk factors, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet Neurology. 2021 Oct; 20 (10): 795-820. DOI: 10.1016/S1474-4422(21)00252-0.